抗菌藥物的應(yīng)用涉及臨床各科����,合理應(yīng)用抗菌藥物是提高療效、降低不良反應(yīng)發(fā)生率以及減少或延緩細(xì)菌耐藥發(fā)生的關(guān)鍵�����?��?咕幬锱R床應(yīng)用是否合理���,基于以下兩方面:有無抗菌藥物應(yīng)用指征;選用的品種及給藥方案是否適宜�����。
診斷為細(xì)菌性感染者方有指征應(yīng)用抗菌藥物
根據(jù)患者的癥狀����、體征�����、實(shí)驗(yàn)室檢查或放射�����、超聲等影像學(xué)結(jié)果���,診斷為細(xì)菌、真菌感染者方有指征應(yīng)用抗菌藥物����;由結(jié)核分枝桿菌、非結(jié)核分枝桿菌����、支原體、衣原體����、螺旋體、立克次體及 部分原蟲等病原微生物所致的感染亦有指征應(yīng)用抗菌藥物。缺乏細(xì)菌及上述病原微生物感染的臨床 或?qū)嶒?yàn)室證據(jù)����,診斷不能成立者����,以及病毒性感染者,均無應(yīng)用抗菌藥物指征�����。
盡早查明感染病原�����,根據(jù)病原種類及藥物敏感試驗(yàn)結(jié)果選用抗菌藥物
抗菌藥物品種的選用����,原則上應(yīng)根據(jù)病原菌種類及病原菌對抗菌藥物敏感性,即細(xì)菌藥物敏感試驗(yàn)(以下簡稱藥敏試驗(yàn))的結(jié)果而定�����。因此有條件的醫(yī)療機(jī)構(gòu)�����,對臨床診斷為細(xì)菌性感染的患者應(yīng)在開始抗菌治療前,及時(shí)留取相應(yīng)合格標(biāo)本(尤其血液等無菌部位標(biāo)本)送病原學(xué)檢測�����,以盡早明確病原菌和藥敏結(jié)果���,并據(jù)此調(diào)整抗菌藥物治療方案����。
抗菌藥物的經(jīng)驗(yàn)治療
對于臨床診斷為細(xì)菌性感染的患者����,在未獲知細(xì)菌培養(yǎng)及藥敏結(jié)果前,或無法獲取培養(yǎng)標(biāo)本時(shí)�����,可根據(jù)患者的感染部位�����、基礎(chǔ)疾病���、發(fā)病情況����、發(fā)病場所、既往抗菌藥物用藥史及其治療反應(yīng)等推測可能的病原體���,并結(jié)合當(dāng)?shù)丶?xì)菌耐藥性監(jiān)測數(shù)據(jù),先給予抗菌藥物經(jīng)驗(yàn)治療����。待獲知病原學(xué)檢測及藥敏結(jié)果后,結(jié)合先前的治療反應(yīng)調(diào)整用藥方案�����;對培養(yǎng)結(jié)果陰性的患者����,應(yīng)根據(jù)經(jīng)驗(yàn)治療的效果和患者情況采取進(jìn)一步診療措施。
按照藥物的抗菌作用及其體內(nèi)過程特點(diǎn)選擇用藥
各種抗菌藥物的藥效學(xué)和人體藥動學(xué)特點(diǎn)不同����,因此各有不同的臨床適應(yīng)證。臨床醫(yī)師應(yīng)根據(jù)各種抗菌藥物的藥學(xué)特點(diǎn)����,按臨床適應(yīng)證(參見“各類抗菌藥物適應(yīng)證和注意事項(xiàng)”)正確選用抗菌藥物����。
綜合患者病情����、病原菌種類及抗菌藥物特點(diǎn)制訂抗菌治療方案
根據(jù)病原菌、感染部位����、感染嚴(yán)重程度和患者的生理、病理情況及抗菌藥物藥效學(xué)和藥動學(xué)證據(jù)制訂抗菌治療方案�����,包括抗菌藥物的選用品種����、劑量、給藥次數(shù)���、給藥途徑����、療程及聯(lián)合用藥等。在制訂治療方案時(shí)應(yīng)遵循下列原則�����。
品種選擇
根據(jù)病原菌種類及藥敏試驗(yàn)結(jié)果盡可能選擇針對性強(qiáng)����、窄譜、安全�����、價(jià)格適當(dāng)?shù)目咕幬?���。進(jìn)行經(jīng)驗(yàn)治療者可根據(jù)可能的病原菌及當(dāng)?shù)啬退帬顩r選用抗菌藥物���。
給藥劑量
一般按各種抗菌藥物的治療劑量范圍給藥���。治療重癥感染(如血流感染、感染性心內(nèi)膜炎等)和抗菌藥物不易達(dá)到的部位的感染(如中樞神經(jīng)系統(tǒng)感染等)����,抗菌藥物劑量宜較大(治療劑量范圍高限)����;而治療單純性下尿路感染時(shí)�����,由于多數(shù)藥物尿藥濃度遠(yuǎn)高于血藥濃度�����,則可應(yīng)用較小劑量(治 療劑量范圍低限)���。
給藥途徑
對于輕、中度感染的大多數(shù)患者���,應(yīng)予口服治療���,選取口服吸收良好的抗菌藥物品種,不必采用靜脈或肌內(nèi)注射給藥����。僅在下列情況下可先予以注射給藥:不能口服或不能耐受口服給藥的患者(如吞咽困難者);患者存在明顯可能影響口服藥物吸收的情況(如嘔吐����、嚴(yán)重腹瀉�����、胃腸道病 變或腸道吸收功能障礙等)����;所選藥物有合適抗菌譜����,但無口服劑型;需在感染組織或體液中迅速達(dá)到高藥物濃度以達(dá)殺菌作用者(如感染性心內(nèi)膜炎����、化膿性腦膜炎等)���;感染嚴(yán)重、病情進(jìn)展 迅速�����,需給予緊急治療的情況(如血流感染�����、重癥肺炎患者等)���;患者對口服治療的依從性差。肌 內(nèi)注射給藥時(shí)難以使用較大劑量�����,其吸收也受藥動學(xué)等眾多因素影響����,因此只適用于不能口服給藥 的輕���、中度感染者����,不宜用于重癥感染者���。
接受注射用藥的感染患者經(jīng)初始注射治療病情好轉(zhuǎn)并能口服時(shí)�����,應(yīng)及早轉(zhuǎn)為口服給藥。
抗菌藥物的局部應(yīng)用宜盡量避免:皮膚黏膜局部應(yīng)用抗菌藥物后���,很少被吸收,在感染部位不能達(dá)到有效濃度����,反而易導(dǎo)致耐藥菌產(chǎn)生,因此治療全身性感染或臟器感染時(shí)應(yīng)避免局部應(yīng)用抗菌藥物�����?����?咕幬锏木植繎?yīng)用只限于少數(shù)情況:全身給藥后在感染部位難以達(dá)到有效治療濃度時(shí)加用局部給藥作為輔助治療(如治療中樞神經(jīng)系統(tǒng)感染時(shí)某些藥物可同時(shí)鞘內(nèi)給藥����,包裹性厚壁膿腫膿腔內(nèi)注入抗菌藥物等)�����;眼部及耳部感染的局部用藥等����;某些皮膚表層及口腔、陰道等黏膜表面的感染可采用抗菌藥物局部應(yīng)用或外用����,但應(yīng)避免將主要供全身應(yīng)用的品種作局部用藥。局部用藥宜采用刺激性小�����、不易吸收�����、不易導(dǎo)致耐藥性和過敏反應(yīng)的抗菌藥物���。青霉素類���、頭孢菌素類等較易產(chǎn)生過敏反應(yīng)的藥物不可局部應(yīng)用。氨基糖苷類等耳毒性藥不可局部滴耳����。
給藥頻次
為保證藥物在體內(nèi)能發(fā)揮最大藥效���,殺滅感染灶病原菌,應(yīng)根據(jù)藥動學(xué)和藥效學(xué)相結(jié)合的原則給藥����。青霉素類、頭孢菌素類和其他β-內(nèi)酰胺類���、紅霉素���、克林霉素等時(shí)間依賴性抗菌藥,應(yīng)一日多次給藥�����。氟喹諾酮類和氨基糖苷類等濃度依賴性抗菌藥可一日給藥一次�����。
用藥療程
抗菌藥物療程因感染不同而異�����,一般宜用至體溫正常����、癥狀消退后 72-96 小時(shí),有局部病灶者需用藥至感染灶控制或完全消散����。但血流感染、感染性心內(nèi)膜炎���、化膿性腦膜炎�����、傷寒�����、布魯菌病���、骨髓炎、B 組鏈球菌咽炎和扁桃體炎�����、侵襲性真菌病、結(jié)核病等需較長的療程方能徹底治愈����,并減 少或防止復(fù)發(fā)。
聯(lián)合應(yīng)用
單一藥物可有效治療的感染不需聯(lián)合用藥�����,僅在下列情況時(shí)有指征聯(lián)合用藥���。
1.病原菌尚未查明的嚴(yán)重感染����,包括免疫缺陷者的嚴(yán)重感染�����。
2.單一抗菌藥物不能控制的嚴(yán)重感染���,需氧菌及厭氧菌混合感染����,2 種及2 種以上復(fù)數(shù)菌感染���,以及多重耐藥菌或泛耐藥菌感染�����。
3.需長療程治療���,但病原菌易對某些抗菌藥物產(chǎn)生耐藥性的感染,如某些侵襲性真菌?����。换虿≡胁煌L特點(diǎn)的菌群�����,需要應(yīng)用不同抗菌機(jī)制的藥物聯(lián)合使用����,如結(jié)核和非結(jié)核分枝桿菌�����。
4.毒性較大的抗菌藥物�����,聯(lián)合用藥時(shí)劑量可適當(dāng)減少���,但需有臨床資料證明其同樣有效。如兩性霉素B與氟胞嘧啶聯(lián)合治療隱球菌腦膜炎時(shí),前者的劑量可適當(dāng)減少�����,以減少其毒性反應(yīng)�����。
聯(lián)合用藥時(shí)宜選用具有協(xié)同或相加作用的藥物聯(lián)合���,如青霉素類���、頭孢菌素類或其他β-內(nèi)酰胺類與氨基糖苷類聯(lián)合。聯(lián)合用藥通常采用 2 種藥物聯(lián)合�����,3 種及 3 種以上藥物聯(lián)合僅適用于個(gè)別情況����,如結(jié)核病的治療。此外必須注意聯(lián)合用藥后藥物不良反應(yīng)亦可能增多�����。
非手術(shù)患者抗菌藥物的預(yù)防性應(yīng)用
預(yù)防用藥目的:預(yù)防特定病原菌所致的或特定人群可能發(fā)生的感染。
預(yù)防用藥基本原則
1.用于尚無細(xì)菌感染征象但暴露于致病菌感染的高危人群���。
2.預(yù)防用藥適應(yīng)證和抗菌藥物選擇應(yīng)基于循證醫(yī)學(xué)證據(jù)�����。
3.應(yīng)針對一種或二種最可能細(xì)菌的感染進(jìn)行預(yù)防用藥���,不宜盲目地選用廣譜抗菌藥或多藥聯(lián)合 預(yù)防多種細(xì)菌多部位感染。
4.應(yīng)限于針對某一段特定時(shí)間內(nèi)可能發(fā)生的感染�����,而非任何時(shí)間可能發(fā)生的感染�����。
5.應(yīng)積極糾正導(dǎo)致感染風(fēng)險(xiǎn)增加的原發(fā)疾病或基礎(chǔ)狀況�����?��?梢灾斡蚣m正者����,預(yù)防用藥價(jià)值較 大���;原發(fā)疾病不能治愈或糾正者����,藥物預(yù)防效果有限�����,應(yīng)權(quán)衡利弊決定是否預(yù)防用藥���。
6.以下情況原則上不應(yīng)預(yù)防使用抗菌藥物:普通感冒�����、麻疹�����、水痘等病毒性疾?���。换杳?���、休克、 中毒�����、心力衰竭�����、腫瘤���、應(yīng)用腎上腺皮質(zhì)激素等患者���;留置導(dǎo)尿管、留置深靜脈導(dǎo)管以及建立人工氣道(包括氣管插管或氣管切口)患者����。
對某些細(xì)菌性感染的預(yù)防用藥指征與方案
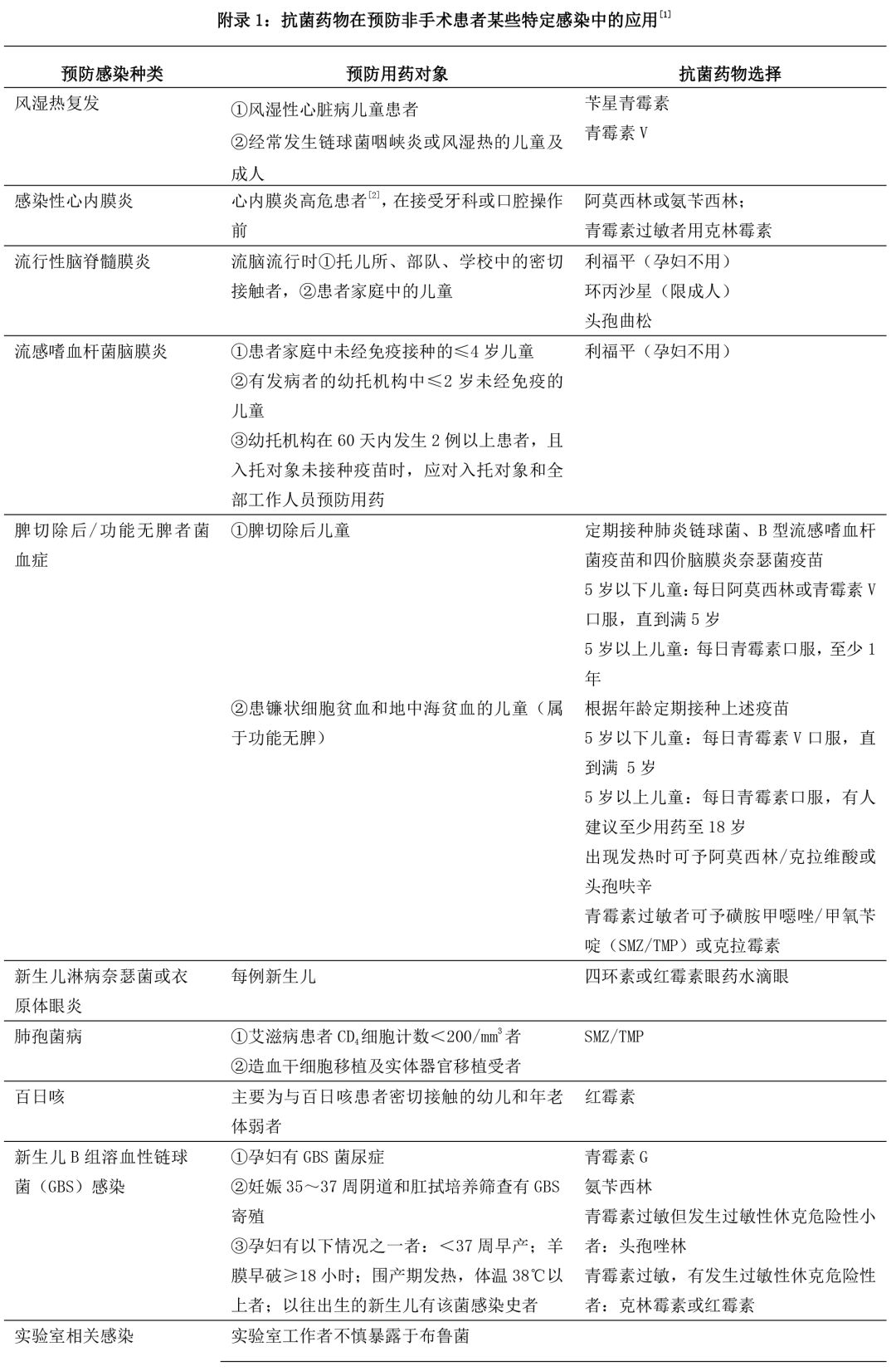
在某些細(xì)菌性感染的高危人群中,有指征的預(yù)防性使用抗菌藥物�����,預(yù)防對象和推薦預(yù)防方案���,見附錄 1:抗菌藥物在預(yù)防非手術(shù)患者某些特定感染中的應(yīng)用�����。此外�����,嚴(yán)重中性粒細(xì)胞缺乏(ANC≤ 0.1×10^9/L)持續(xù)時(shí)間超過 7 天的高?����;颊吆蛯?shí)體器官移植及造血干細(xì)胞移植的患者����,在某些情況 下也有預(yù)防用抗菌藥物的指征���,但由于涉及患者基礎(chǔ)疾病���、免疫功能狀態(tài)、免疫抑制劑等藥物治療史等諸多復(fù)雜因素����,其預(yù)防用藥指征及方案需參閱相關(guān)專題文獻(xiàn)�����。
圍手術(shù)期抗菌藥物的預(yù)防性應(yīng)用
預(yù)防用藥目的:主要是預(yù)防手術(shù)部位感染�����,包括淺表切口感染���、深部切口感染和手術(shù)所涉及的器官/腔隙感染,但不包括與手術(shù)無直接關(guān)系的���、術(shù)后可能發(fā)生的其他部位感染�����。
預(yù)防用藥原則
圍手術(shù)期抗菌藥物預(yù)防用藥����,應(yīng)根據(jù)手術(shù)切口類別(表1)���、手術(shù)創(chuàng)傷程度�����、可能的污染細(xì)菌種類�����、手術(shù)持續(xù)時(shí)間���、感染發(fā)生機(jī)會和后果嚴(yán)重程度、抗菌藥物預(yù)防效果的循證醫(yī)學(xué)證據(jù)�����、對細(xì)菌耐藥性的影響和經(jīng)濟(jì)學(xué)評估等因素����,綜合考慮決定是否預(yù)防用抗菌藥物。但抗菌藥物的預(yù)防性應(yīng)用并不能代替嚴(yán)格的消毒���、滅菌技術(shù)和精細(xì)的無菌操作����,也不能代替術(shù)中保溫和血糖控制等其他預(yù)防措施。
表1 手術(shù)切口類別

注:本指導(dǎo)原則均采用以上分類����。而目前我國在病案首頁中將手術(shù)切口分為Ⅰ、Ⅱ���、Ⅲ類���,其Ⅰ類與本指導(dǎo)原則中Ⅰ類同,Ⅱ類相當(dāng)于本指導(dǎo)原則中Ⅱ�����、Ⅲ類����,Ⅲ類相當(dāng)于本指導(dǎo)原則中Ⅳ類。參考本指導(dǎo)原則時(shí)應(yīng)注意兩種分類的區(qū)別����。病案首頁 0 類系指體表無切口或經(jīng)人體自然腔道進(jìn)行的操作以及經(jīng)皮腔鏡操作,其預(yù)防用藥參考附錄 3����。
1.清潔手術(shù)(Ⅰ類切口):手術(shù)臟器為人體無菌部位,局部無炎癥、無損傷���,也不涉及呼吸道���、 消化道、泌尿生殖道等人體與外界相通的器官�����。手術(shù)部位無污染����,通常不需預(yù)防用抗菌藥物����。但在下列情況時(shí)可考慮預(yù)防用藥:手術(shù)范圍大、手術(shù)時(shí)間長����、污染機(jī)會增加;手術(shù)涉及重要臟器����, 一旦發(fā)生感染將造成嚴(yán)重后果者,如頭顱手術(shù)、心臟手術(shù)等����;異物植入手術(shù),如人工心瓣膜植入����、 永久性心臟起搏器放置、人工關(guān)節(jié)置換等����;有感染高危因素如高齡、糖尿病���、免疫功能低下(尤 其是接受器官移植者)����、營養(yǎng)不良等患者�����。
2.清潔-污染手術(shù)(Ⅱ類切口):手術(shù)部位存在大量人體寄殖菌群�����,手術(shù)時(shí)可能污染手術(shù)部位引 致感染,故此類手術(shù)通常需預(yù)防用抗菌藥物����。
3.污染手術(shù)(Ⅲ類切口):已造成手術(shù)部位嚴(yán)重污染的手術(shù)。此類手術(shù)需預(yù)防用抗菌藥物�����。
4.污穢-感染手術(shù)(Ⅳ類切口):在手術(shù)前即已開始治療性應(yīng)用抗菌藥物����,術(shù)中、術(shù)后繼續(xù)�����,此 不屬預(yù)防應(yīng)用范疇����。
抗菌藥物品種選擇
1.根據(jù)手術(shù)切口類別����、可能的污染菌種類及其對抗菌藥物敏感性、藥物能否在手術(shù)部位達(dá)到有效濃度等綜合考慮�����。
2.選用對可能的污染菌針對性強(qiáng)、有充分的預(yù)防有效的循證醫(yī)學(xué)證據(jù)���、安全�����、使用方便及價(jià)格適當(dāng)?shù)钠贩N����。
3.應(yīng)盡量選擇單一抗菌藥物預(yù)防用藥�����,避免不必要的聯(lián)合使用����。預(yù)防用藥應(yīng)針對手術(shù)路徑中可能存在的污染菌。如心血管���、頭頸�����、胸腹壁����、四肢軟組織手術(shù)和骨科手術(shù)等經(jīng)皮膚的手術(shù),通常選 擇針對金黃色葡萄球菌的抗菌藥物����。結(jié)腸、直腸和盆腔手術(shù)���,應(yīng)選用針對腸道革蘭陰性菌和脆弱擬 桿菌等厭氧菌的抗菌藥物�����。
4.頭孢菌素過敏者���,針對革蘭陽性菌可用萬古霉素、去甲萬古霉素���、克林霉素;針對革蘭陰性桿菌可用氨曲南���、磷霉素或氨基糖苷類。
5.對某些手術(shù)部位感染會引起嚴(yán)重后果者,如心臟人工瓣膜置換術(shù)�����、人工關(guān)節(jié)置換術(shù)等,若術(shù)前發(fā)現(xiàn)有耐甲氧西林金黃色葡萄球菌(MRSA)定植的可能或者該機(jī)構(gòu) MRSA 發(fā)生率高����,可選用萬古霉 素���、去甲萬古霉素預(yù)防感染���,但應(yīng)嚴(yán)格控制用藥持續(xù)時(shí)間。
6.不應(yīng)隨意選用廣譜抗菌藥物作為圍手術(shù)期預(yù)防用藥。鑒于國內(nèi)大腸埃希菌對氟喹諾酮類藥物 耐藥率高�����,應(yīng)嚴(yán)格控制氟喹諾酮類藥物作為外科圍手術(shù)期預(yù)防用藥。
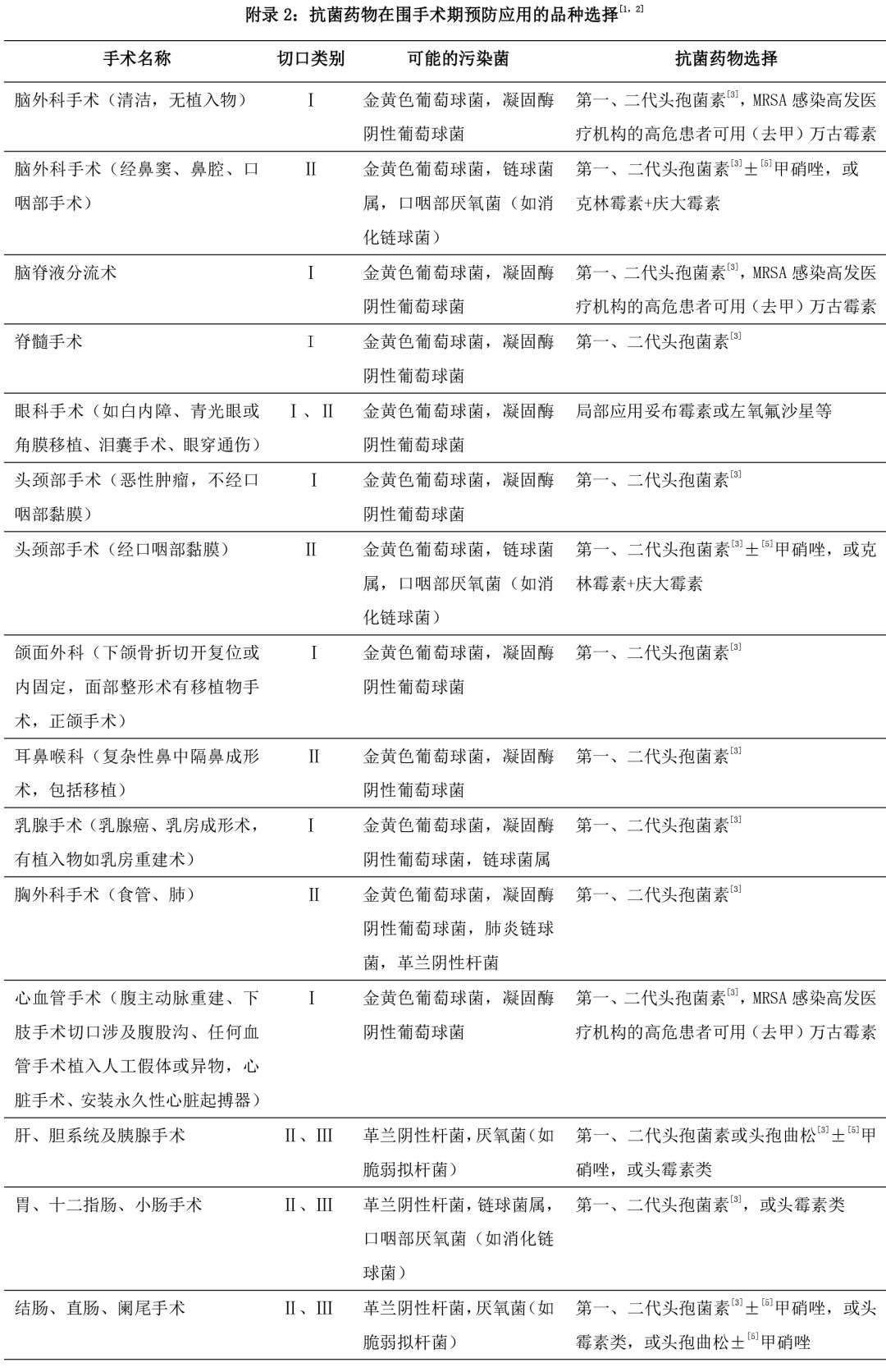
7.常見圍手術(shù)期預(yù)防用抗菌藥物的品種選擇����,見附錄 2:抗菌藥物在圍手術(shù)期預(yù)防應(yīng)用的品種 選擇����。
給藥方案
1.給藥方法:給藥途徑大部分為靜脈輸注���,僅有少數(shù)為口服給藥�����。
靜脈輸注應(yīng)在皮膚���、黏膜切開前 0.5-1小時(shí)內(nèi)或麻醉開始時(shí)給藥���,在輸注完畢后開始手術(shù)����,保證手術(shù)部位暴露時(shí)局部組織中抗菌藥物已達(dá)到足以殺滅手術(shù)過程中沾染細(xì)菌的藥物濃度���。萬古霉素 或氟喹諾酮類等由于需輸注較長時(shí)間����,應(yīng)在手術(shù)前 1-2 小時(shí)開始給藥���。
2.預(yù)防用藥維持時(shí)間:抗菌藥物的有效覆蓋時(shí)間應(yīng)包括整個(gè)手術(shù)過程�����。手術(shù)時(shí)間較短(<2小時(shí))的清潔手術(shù)術(shù)前給藥一次即可。如手術(shù)時(shí)間超過 3 小時(shí)或超過所用藥物半衰期的 2 倍以上�����,或成人出血量超過 1500ml���,術(shù)中應(yīng)追加一次。清潔手術(shù)的預(yù)防用藥時(shí)間不超過 24 小時(shí)����,心臟手術(shù)可 視情況延長至 48 小時(shí)。清潔-污染手術(shù)和污染手術(shù)的預(yù)防用藥時(shí)間亦為24小時(shí)���,污染手術(shù)必要時(shí)延長至 48 小時(shí)����。過度延長用藥時(shí)間并不能進(jìn)一步提高預(yù)防效果�����,且預(yù)防用藥時(shí)間超過 48 小時(shí)�����,耐藥菌感染機(jī)會增加�����。
侵入性診療操作患者的抗菌藥物的預(yù)防應(yīng)用
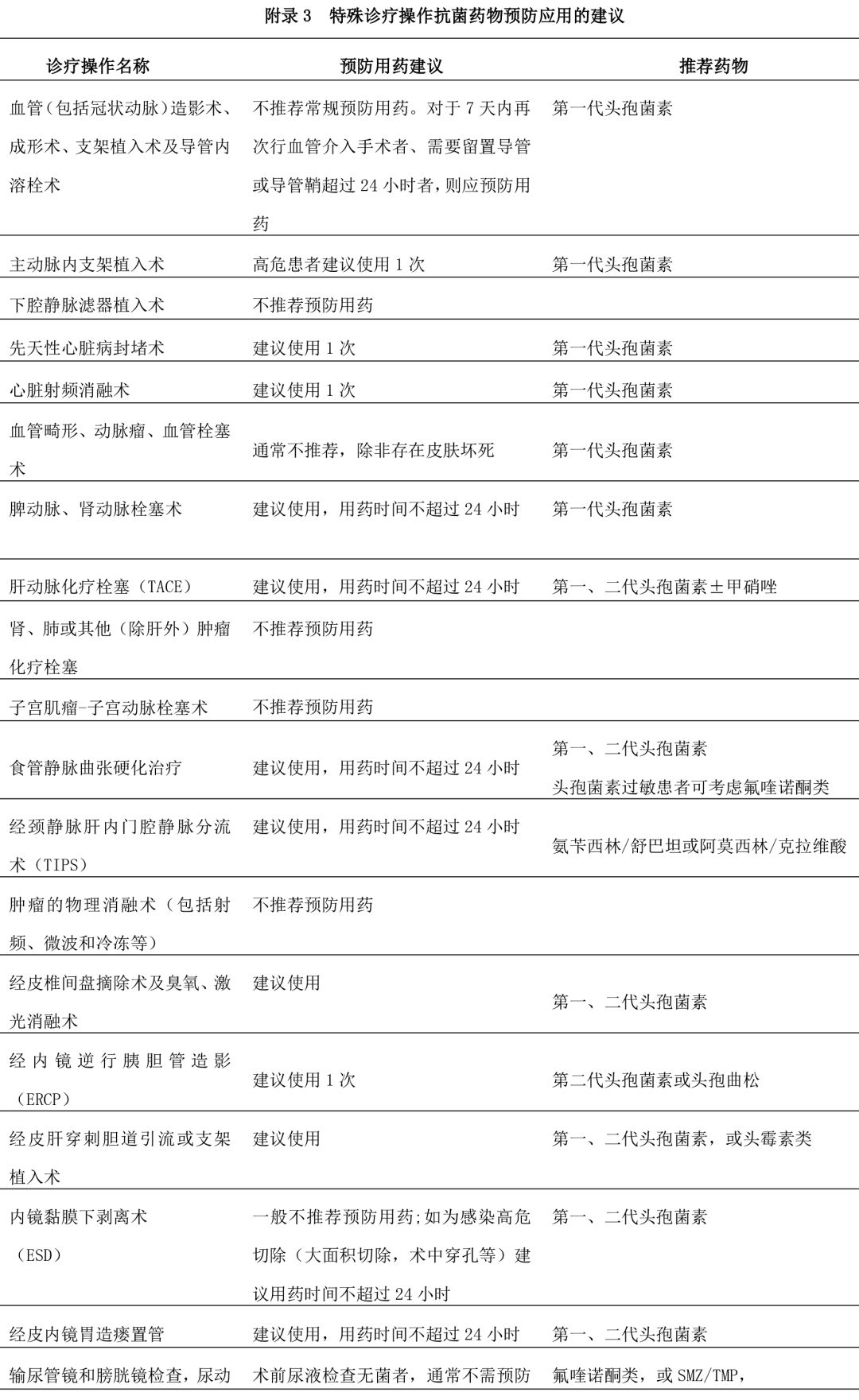
隨著放射介入和內(nèi)鏡診療等微創(chuàng)技術(shù)的快速發(fā)展和普及�����,我國亟待規(guī)范診療操作患者的抗菌藥物預(yù)防應(yīng)用�����。根據(jù)現(xiàn)有的循證醫(yī)學(xué)證據(jù)�����、國際有關(guān)指南推薦和國內(nèi)專家的意見���,對部分常見特殊診療操作的預(yù)防用藥提出了建議���,見附錄 3:特殊診療操作抗菌藥物預(yù)防應(yīng)用的建議�����。
一、腎功能減退患者抗菌藥物的應(yīng)用
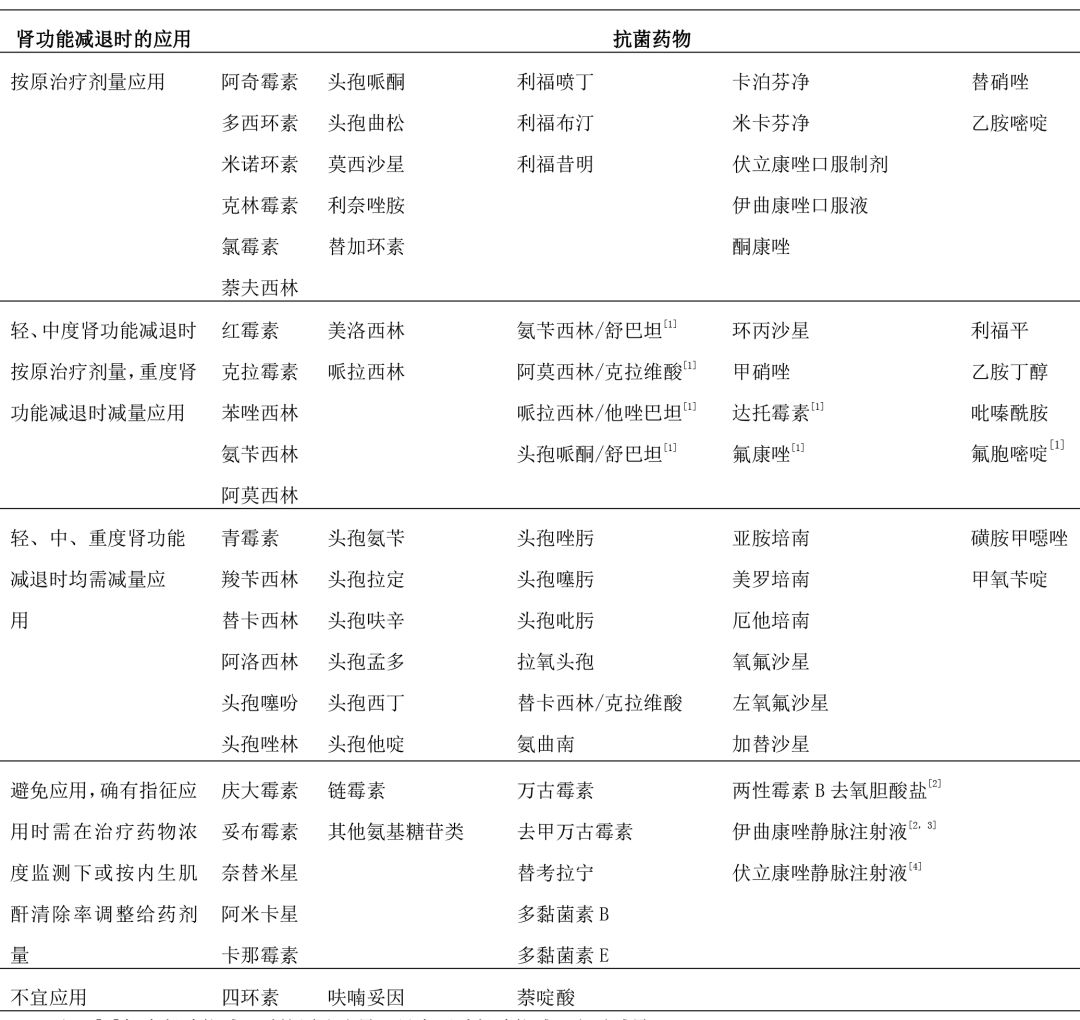
基本原則:許多抗菌藥物在人體內(nèi)主要經(jīng)腎排出�����,某些抗菌藥物具有腎毒性,腎功能減退的感染患者應(yīng)用抗菌藥物的原則如下:1.盡量避免使用腎毒性抗菌藥物�����,確有應(yīng)用指征時(shí)�����,嚴(yán)密監(jiān)測腎功能情況����。2.根據(jù)感染的嚴(yán)重程度、病原菌種類及藥敏試驗(yàn)結(jié)果等選用無腎毒性或腎毒性較低的抗菌藥物。3.使用主要經(jīng)腎排泄的藥物����,須根據(jù)患者腎功能減退程度以及抗菌藥物在人體內(nèi)清除途徑調(diào)整 給藥劑量及方法(表2)。
表2 腎功能減退患者抗菌藥物的應(yīng)用
注:
[1]輕度腎功能減退時(shí)按原治療量���,只有嚴(yán)重腎功能減退者需減量。
[2]該藥有明顯腎毒性,雖腎功能減退者不需調(diào)整劑量,但可加重腎損害。
[3]非腎毒性藥,因靜脈制劑中賦形劑(環(huán)糊精)蓄積,當(dāng)內(nèi)生肌酐清除率(Ccr)<30ml/min 時(shí)避免應(yīng)用或改口服。
[4]非腎毒性藥��,因靜脈制劑中賦形劑(環(huán)糊精)蓄積����,當(dāng)內(nèi)生肌酐清除率(Ccr)<50ml/min 時(shí)避免應(yīng)用或改口服��。
抗菌藥物的選用及給藥方案調(diào)整
根據(jù)抗菌藥物體內(nèi)過程特點(diǎn)及其腎毒性,腎功能減退時(shí)抗菌藥物的選用有以下幾種情況����。
1.主要由肝膽系統(tǒng)排泄,或經(jīng)腎臟和肝膽系統(tǒng)同時(shí)排出的抗菌藥物用于腎功能減退者����,維持原治療量或劑量略減��。
2.主要經(jīng)腎排泄����,藥物本身并無腎毒性��,或僅有輕度腎毒性的抗菌藥物���,腎功能減退者可應(yīng)用���,可按照腎功能減退程度(以內(nèi)生肌酐清除率為準(zhǔn))調(diào)整給藥方案。
3.腎毒性抗菌藥物避免用于腎功能減退者��,如確有指征使用該類藥物時(shí)���,宜進(jìn)行血藥濃度監(jiān)測��,據(jù)以調(diào)整給藥方案��,達(dá)到個(gè)體化給藥����,療程中需嚴(yán)密監(jiān)測患者腎功能。
4.接受腎臟替代治療患者應(yīng)根據(jù)腹膜透析���、血液透析和血液濾過對藥物的清除情況調(diào)整給藥方案��。
肝功能減退患者抗菌藥物的應(yīng)用
肝功能減退時(shí)��,抗菌藥物的選用及劑量調(diào)整需要考慮肝功能減退對該類藥物體內(nèi)過程的影響程度����,以及肝功能減退時(shí)該類藥物及其代謝物發(fā)生毒性反應(yīng)的可能性(表3)��。由于藥物在肝臟代謝過程復(fù)雜��, 不少藥物的體內(nèi)代謝過程尚未完全闡明����,根據(jù)現(xiàn)有資料,肝功能減退時(shí)抗菌藥物的應(yīng)用有以下幾種情況����。
藥物主要經(jīng)肝臟或有相當(dāng)量經(jīng)肝臟清除或代謝,肝功能減退時(shí)清除減少����,并可導(dǎo)致毒性反應(yīng)的發(fā)生,肝功能減退患者應(yīng)避免使用此類藥物��,如氯霉素��、利福平����、紅霉素酯化物等。
藥物主要由肝臟清除����,肝功能減退時(shí)清除明顯減少,但并無明顯毒性反應(yīng)發(fā)生���,肝病時(shí) 仍可正常應(yīng)用����,但需謹(jǐn)慎���,必要時(shí)減量給藥����,治療過程中需嚴(yán)密監(jiān)測肝功能。紅霉素等大環(huán)內(nèi)酯類(不包括酯化物)��、克林霉素��、林可霉素等屬于此類��。
藥物經(jīng)肝��、腎兩途徑清除���,肝功能減退者藥物清除減少���,血藥濃度升高,同時(shí)伴有腎功 能減退的患者血藥濃度升高尤為明顯����,但藥物本身的毒性不大。嚴(yán)重肝病患者��,尤其肝����、腎功能同 時(shí)減退的患者在使用此類藥物時(shí)需減量應(yīng)用���。經(jīng)腎��、肝兩途徑排出的青霉素類����、頭孢菌素類等均屬 此種情況。
藥物主要由腎排泄����,肝功能減退者不需調(diào)整劑量。氨基糖苷類����、糖肽類抗菌藥物等屬此類。
表3 肝功能減退患者抗菌藥物的應(yīng)用
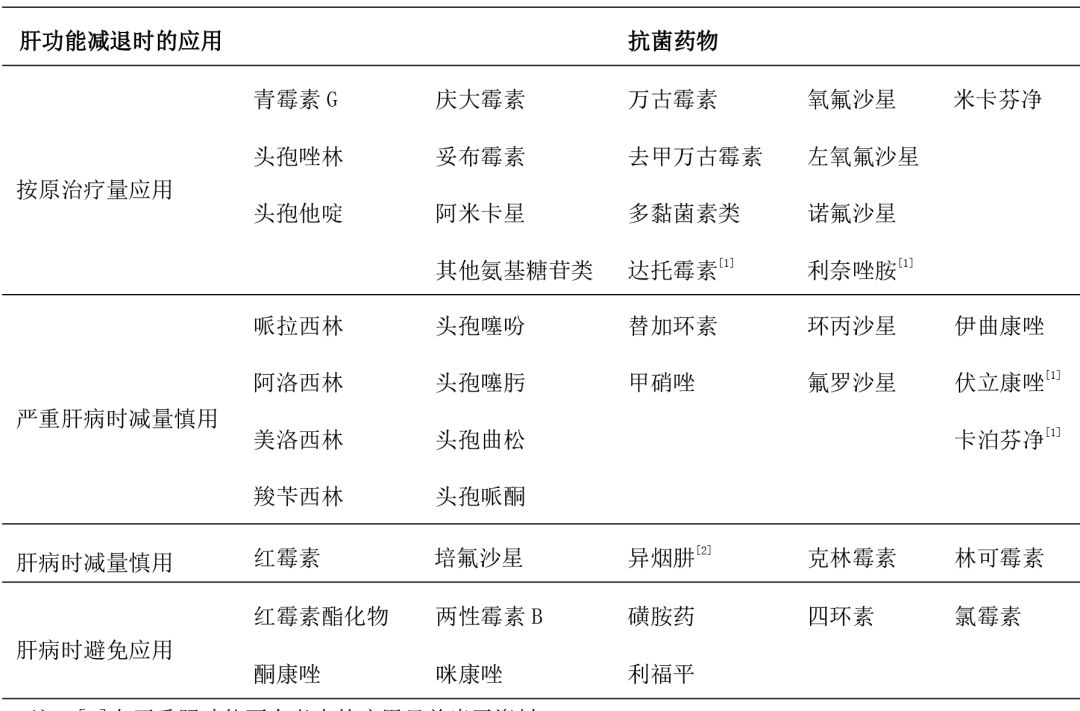
注:[1]在嚴(yán)重肝功能不全者中的應(yīng)用目前尚無資料����。[2]活動性肝病時(shí)避免應(yīng)用。
老年患者抗菌藥物的應(yīng)用
由于老年人組織器官呈生理性退行性變����,免疫功能下降���,一旦罹患感染,在應(yīng)用抗菌藥物時(shí)需注意以下事項(xiàng)����。
老年人腎功能呈生理性減退,按一般常用量接受主要經(jīng)腎排出的抗菌藥物時(shí)��,由于藥物自腎排出減少����,可導(dǎo)致藥物在體內(nèi)積蓄,血藥濃度增高���,易發(fā)生藥物不良反應(yīng)��。因此老年患者���,尤 其是高齡患者接受主要自腎排出的抗菌藥物時(shí),可按輕度腎功能減退減量給藥����。青霉素類、頭孢菌 素類和其他β-內(nèi)酰胺類的大多數(shù)品種即屬此類情況。
老年患者宜選用毒性低并具殺菌作用的抗菌藥物��,無用藥禁忌者可首選青霉素類���、頭孢菌素類等β-內(nèi)酰胺類抗菌藥物��。氨基糖苷類具有腎��、耳毒性,應(yīng)盡可能避免應(yīng)用���。萬古霉素��、去甲萬古霉素��、替考拉寧等藥物應(yīng)在有明確應(yīng)用指征時(shí)慎用����,必要時(shí)進(jìn)行血藥濃度監(jiān)測����,并據(jù)此調(diào)整劑量,使給藥方案個(gè)體化��,以達(dá)到用藥安全���、有效的目的���。
新生兒患者抗菌藥物的應(yīng)用
新生兒期一些重要器官尚未完全發(fā)育成熟��,在此期間其生長發(fā)育隨日齡增加而迅速變化��,因此新生兒感染使用抗菌藥物時(shí)需注意以下事項(xiàng)��。
新生兒期肝��、腎均未發(fā)育成熟���,肝代謝酶的產(chǎn)生不足或缺乏,腎清除功能較差����,因此新 生兒感染時(shí)應(yīng)避免應(yīng)用毒性大的抗菌藥物,包括主要經(jīng)腎排泄的氨基糖苷類��、萬古霉素���、去甲萬古 霉素等����,以及主要經(jīng)肝代謝的氯霉素等。確有應(yīng)用指征時(shí)���,需進(jìn)行血藥濃度監(jiān)測���,據(jù)此調(diào)整給藥方 案,個(gè)體化給藥��,以使治療安全有效����。
新生兒期避免應(yīng)用可能發(fā)生嚴(yán)重不良反應(yīng)的抗菌藥物(表4)���?�?捎绊懶律鷥荷L發(fā)育的四環(huán)素類��、喹諾酮類應(yīng)避免應(yīng)用����,可導(dǎo)致腦性核黃疸及溶血性貧血的磺胺類藥和呋喃類藥應(yīng)避免應(yīng)用����。
新生兒期由于腎功能尚不完善���,主要經(jīng)腎排出的青霉素類、頭孢菌素類等β-內(nèi)酰胺類藥 物需減量應(yīng)用��,以防止藥物在體內(nèi)蓄積導(dǎo)致嚴(yán)重中樞神經(jīng)系統(tǒng)毒性反應(yīng)的發(fā)生���。
新生兒的組織器官日益成熟��,抗菌藥物在新生兒的藥動學(xué)亦隨日齡增長而變化��,因此使 用抗菌藥物時(shí)應(yīng)按日齡調(diào)整給藥方案��。
表 4 新生兒應(yīng)用抗菌藥物后可能發(fā)生的不良反應(yīng)

小兒患者抗菌藥物的應(yīng)用
小兒患者在應(yīng)用抗菌藥物時(shí)應(yīng)注意以下幾點(diǎn)��。
氨基糖苷類:該類藥物有明顯耳、腎毒性��,小兒患者應(yīng)避免應(yīng)用��。臨床有明確應(yīng)用指征 且又無其他毒性低的抗菌藥物可供選用時(shí)����,方可選用該類藥物���,并在治療過程中嚴(yán)密觀察不良反應(yīng)。有條件者應(yīng)進(jìn)行血藥濃度監(jiān)測����,根據(jù)結(jié)果個(gè)體化給藥。
糖肽類:該類藥有一定腎���、耳毒性��,小兒患者僅在有明確指征時(shí)方可選用����。在治療過程 中應(yīng)嚴(yán)密觀察不良反應(yīng)��,有條件者應(yīng)進(jìn)行血藥濃度監(jiān)測��,個(gè)體化給藥��。
四環(huán)素類:可導(dǎo)致牙齒黃染及牙釉質(zhì)發(fā)育不良���,不可用于 8 歲以下小兒。
喹諾酮類:由于對骨骼發(fā)育可能產(chǎn)生不良影響��,該類藥物避免用于 18 歲以下未成年人。
妊娠期和哺乳期患者抗菌藥物的應(yīng)用
妊娠期患者抗菌藥物的應(yīng)用
妊娠期抗菌藥物的應(yīng)用需考慮藥物對母體和胎兒兩方面的影響��。
1.對胎兒有致畸或明顯毒性作用者����,如利巴韋林,妊娠期禁用����。
2.對母體和胎兒均有毒性作用者,如氨基糖苷類����、四環(huán)素類等,妊娠期避免應(yīng)用����;但在有明確應(yīng)用指征,經(jīng)權(quán)衡利弊��,用藥時(shí)患者的受益大于可能的風(fēng)險(xiǎn)時(shí)��,也可在嚴(yán)密觀察下慎用���。氨基糖苷 類等抗菌藥物有條件時(shí)應(yīng)進(jìn)行血藥濃度監(jiān)測���。
3.藥物毒性低����,對胎兒及母體均無明顯影響��,也無致畸作用者��,妊娠期感染時(shí)可選用���。如青霉 素類����、頭孢菌素類等β-內(nèi)酰胺類抗菌藥物����。美國食品和藥物管理局(FDA)按照藥物在妊娠期應(yīng)用時(shí)的危險(xiǎn)性分為 A、B���、C���、D 及 X 類����,可 供藥物選用時(shí)參考(表5)��。
表5. 抗微生物藥在妊娠期應(yīng)用時(shí)的危險(xiǎn)性分類
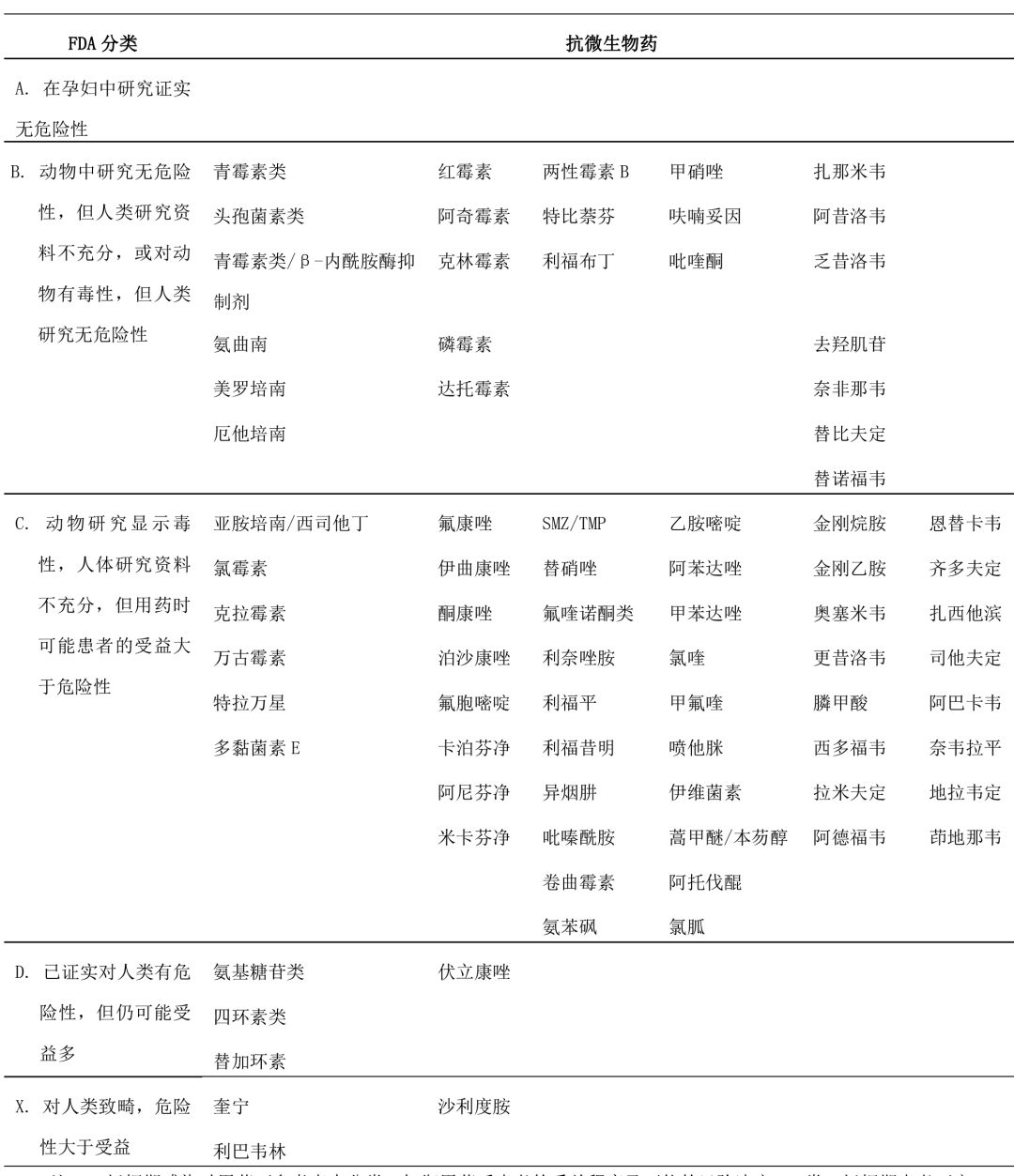
注:
1.妊娠期感染時(shí)用藥可參考表中分類���,權(quán)衡用藥后患者的受益程度及可能的風(fēng)險(xiǎn)決定。A 類:妊娠期患者可安 全使用��;B 類:有明確指征時(shí)慎用���;C 類:在確有應(yīng)用指征時(shí)����,充分權(quán)衡利弊決定是否選用����;D 類:避免應(yīng)用,但在 確有應(yīng)用指征且患者受益大于可能的風(fēng)險(xiǎn)時(shí)嚴(yán)密觀察下慎用��;X 類:禁用����。
2.妊娠期患者接受氨基糖苷類、萬古霉素��、氯霉素、磺胺藥����、氟胞嘧啶時(shí)必須進(jìn)行血藥濃度監(jiān)測,據(jù)以調(diào)整給 藥方案��。
3.下列藥物未分類���,注明為:夫西地酸無發(fā)生問題的報(bào)道����,乙胺丁醇“安全”����,氯法齊明/環(huán)絲氨酸“避免用”, 乙硫異煙胺“不使用”��。
哺乳期患者抗菌藥物的應(yīng)用
哺乳期患者接受抗菌藥物后��,某些藥物可自乳汁分泌����,通常母乳中藥物含量不高,不超過哺乳期患者每日用藥量的 1%;少數(shù)藥物乳汁中分泌量較高����,如氟喹諾酮類��、四環(huán)素類����、大環(huán)內(nèi)酯類、氯 霉素����、磺胺甲噁唑、甲氧芐啶����、甲硝唑等。青霉素類����、頭孢菌素類等β-內(nèi)酰胺類和氨基糖苷類等在 乳汁中含量低。然而無論乳汁中藥物濃度如何����,均存在對乳兒潛在的影響,并可能出現(xiàn)不良反應(yīng), 如氨基糖苷類可導(dǎo)致乳兒聽力減退���,氯霉素可致乳兒骨髓抑制���,磺胺甲噁唑等可致核黃疸和溶血性 貧血,四環(huán)素類可致乳齒黃染��,青霉素類可致過敏反應(yīng)等���。因此治療哺乳期患者時(shí)應(yīng)避免用氨基糖苷類��、喹諾酮類����、四環(huán)素類���、氯霉素��、磺胺藥等���。哺乳期患者應(yīng)用任何抗菌藥物時(shí),均宜暫停哺乳��。